Tema 3 Premedicación, inducción, mantenimiento anestésico. - 08/09/2025
Clase del 08/09/2025 dada por Cristina Bonastre Presentación
Tras la valoración preanestesica se administra la premedicación.
La premedicación es la administración de diferentes farmacos sedantes, analgesicos y relajantes musculares que se dan al inicio del procedimiento. Las vias de administración son intravenosa, intramuscular, subcutanea, oral.
Los objetivos de la misma son:
- Reducir ansiedad, dolor y estres
- Facilitar el manejo
- Reducir la dosis de inductores y anestesicos
- Producir relajacion muscular
- Prevenir complicaciones
- Facilitar una suave recuperación
En los farmacos de premedicación se busca sedar, analgesiar y que sea reversible con pocos efectos secundarios.
Siempre en toda anestesia buscamos que sea equilibrada, generalmente esto se obtiene al cominar distintos farmacos.
Para elegir la premedicación se tiene en cuenta el individual y las caracteristicas del procedimiento.
Los tipos de tranquilizantes/sedantes y analgesicos son:

Fenotiacinas:
Acepromacina
- Bloquea los receptores dopaminergicos (tranquiliza, evita miccion, hipotermia central)
- Bloqueo de receptores alfa 1 (vasodilatacion, previene arritmias de catecolaminas)
- Sin propiedades analgesicas (menos secreciones glandulares)
- NO REVERSIBLE
- HIPOTERMIA, HIPOTESION SECUESTRO ESPLENICO ( Reduce un 20-30% el hematocrito)
- Metabolismo hepatico
- Eliminación renal
Contraindicado en:
- Hipovolemia, deshidratación, hipotension, shock, pediatricos, cardiopatas descompensados, inestabilidad hemodinamica
- Se creia que podia causar convulsiones pero los estudios no lo respaldan
- Boxer y razas grandes
Benzodiacepinas
-
Favorecen la union entre el GABA y el GABAA (Principal neurotransmisor inhibidor del SNC en mamiferos)
-
Midazolam y diacepam los mas usados NO ANALGESICAS y ANTICONVULSIONANTES
-
Efectos sedantes y relajantes
-
Minimos efectos cardiovasculares y respiratorios (bien para deprimidos y geriatricos)
-
Efecto antagonizable y reversible
Contraindicado para:
- Pacientes sanos y joven, posible hiperexcitacion
- Encefalopatias hepaticas por shunt portosistemico por mayor cantidad de benzodiacepinas endogenas
Tipos de benzodiacepinas:
Diacepam
- Lipofilico, no soluble en agua (no mezclar con otros farmacos)
- Se une a proteinas
- Eliminacion por metabolismo hepatico
- Fotosensible
- Se adhiere al plastico
Midazolam
- Hidrosoluble a PH<4, una vez administrado muy liposoluble
- Se une a proteinas
- Metabolismo hepatico
- Eliminacion renal
- Mas potente que el diacepam (mas afinidad por GABAa y mas liposoluble)
Clase del 11/09/2025 dada por Cristina Bonastre
Agonistas Adrenergicos alfa 2
- Medetomidina, dexmedetomidina, xilacina, romifidina, detomidina
- Afecta a los receptores adrenergicos alfa 2, a nivel supraespinal (sedacion) y a nivel espinal (anestesia)
- Sedacion, analgesia y relajacion muscular
- Efectos a nivel cardiovascular (vasoconstriccion periferica, mayor resistencia periferica y presion arterial ademas de bradicardia
- Vomitos y motilidad intestinal
- Hiperglucemia por inhibir la liberacion de insulina
- Poliuria por inhibir la liberacion de insulina
- Aumenta el tono uterino
Contraindicado en:
- No pueden ser tomados por pacientes neurologicos o oftalmologicos, con insuficiencias valvulares, alteracion hemodinamica y hembras gestantes
- No recomendado en geriatricos, pediatricos y con alteraciones endocrinas
Tipos de Agonistas Adrenergicos alfa 2
Medetomidina y dexmedetomidina: Intramuscular lo mejor, no intravenoso
- Se mezclan los dos esteroisomeros
- Afinidad por el efecto alfa2 casi 2mil veces mayor al de la alfa1
- Metabolismo hepatico, eliminacion renal
- Premedicacion, ansioliticos, sedantes, recuperacion anestesica
- Dosis techo
Atipamezol:
- Antagonista adrenergenico alfa 2
- Calcular dosis en funcion del agonista alfa 2 y el tiempo transcurrido
- Efectos secundarios: excitacion, hipotension y taquicardia
- SC o IM
Yohimbina
- Antagonista adrergenico de alfa2 (xilacina)
Ketamina:
- Agente disociativo (calepsia, sedacion, amnesia, inmovilidad, analgesia)
- Contencion quimica en gatos, sedacion profunda
- Analgesia somatica (aquella que se produce en piel, subcutaneo)
- Rigidez muscular en dosis altas
- Hipersalivacion
- Bloqueantes de receptores NMDA (De la medula)
- Mantiene los reflejos faringeo y laringeo
- Ojos abiertos y centrados
- Incremento PIO, PIC
- Estimulación cardiovascular (↑FC y PA)
- Recuperaciones con efectos alucinógenos
- Depresión respiratoria a altas dosis
- Administración dolorosa
Contraindicado para:
- Pacientes epilépticos o con cuadros convulsivos a altas dosis
- Pacientes oftalmológicos por ↑ PIO
- Cesáreas y hembras gestantes
- Hipertiroidismo y feocromocitoma por ↑ del tono simpático
Alfaxalona
- Neuroesteroide, análogo de la progesterona.
- Intravenoso pero se puede poner intramuscular.
- Sedación.
- Anestesia.
- Relajación muscular.
- Leve depresión cardiovascular.
- En ocasiones recuperaciones excitadas.
Mas común en ASA2 en gato Agonista alfa 2 + ketamina + metadona (Si no habra mucho color, butorfanol en vez de metadona)
Se trata de tener en la misma jeringuilla toda la premedicación
Depende del caso, no vale siempre la misma formula.
Hay que tener cuidados especiales tras premedicacion, dejarlo en un sitio oscuro y tranquilo pero mantener vigilado por posibles efectos adversos y para ver cuando hacen efecto.
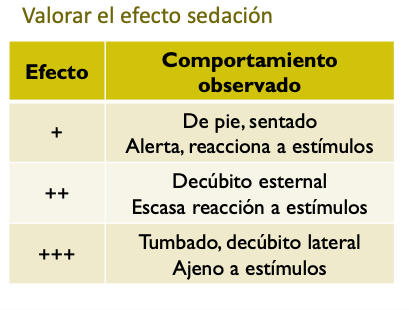
Efectos de la premedicacion:
- Posición
- Respuesta a estímulos externos
- Posición del ojo (depende de la droga, central en ketamina, bajo el tercer parpado de normal)
- Reflejo palpebral (tocar cerca del lagrimal)
Preoxigenación:
- Recomendada 5 min antes de la anestesia.
- Mejora la saturación de oxigeno en los tejidos
- Almacena oxigeno de buena calidad en el pulmon.
- 2-5L/Min
- MUY importante en braquiocefalicos y pacientes con distres respiratorio
Via con fluidoterapia:
- Importante tener via preparada para lo que pueda ocurrir
- Cristaloides isotonicos 3-5 ml/kg/g
- Corregir alteraciones hemodinamicas
- Mantener acceso venoso permeable
- Corregir perdidas preoperatorias
Prevenir hipotermia
- Tenerlo en cuenta desde el principio de la operación, mantener temperatura estable
Monitorización del estado del paciente
- Monitorización cardiovascular (Auscultación cardiaca, frecuencia cardiaca, evaluación del pulso, ECG, pulsiometria)
- Monitorización respiratoria (Auscultación respiratoria y frecuencia respiratoria)
- Temperatura rectal
- Monitorización de la temperatura